2022年3月25日-26日,“第八届苏州淋巴瘤高峰论坛”会议隆重召开,通过聚焦淋巴瘤领域热点和前沿发展,众多淋巴瘤领域大咖“云端齐聚”进行学术汇报和观点分享。本次大会共设置7个Session,在3月25日下午的淋巴瘤精准治疗专场上,多位淋巴瘤领域专家线上共聚,探讨了淋巴瘤精准诊治经验与领域发展方向,为国内同仁带来了一场学术的饕餮盛宴!【肿瘤资讯】特将其内容概括整理如下,以供参考。
开幕致辞
会议伊始,苏州大学第一附属医院黄海雯教授进行了会议致辞,指出淋巴瘤是血液系统常见的恶性肿瘤,既往治疗淋巴瘤的手段包括外科手术、放疗、化疗,但是,复发/难治(R/R)一直是较为棘手的难题。近年来靶向治疗、免疫治疗、细胞治疗的发展,给这些淋巴瘤患者带来了生的曙光。在此,我们将对淋巴瘤的精准治疗话题进行探讨,希望能够给各位同道带来借鉴和启发。

黄海雯教授
学术分享
T细胞淋巴瘤的精准治疗
主持:福建医科大学附属协和医院沈建箴教授、《中华血液学杂志》杂志社董文革社长
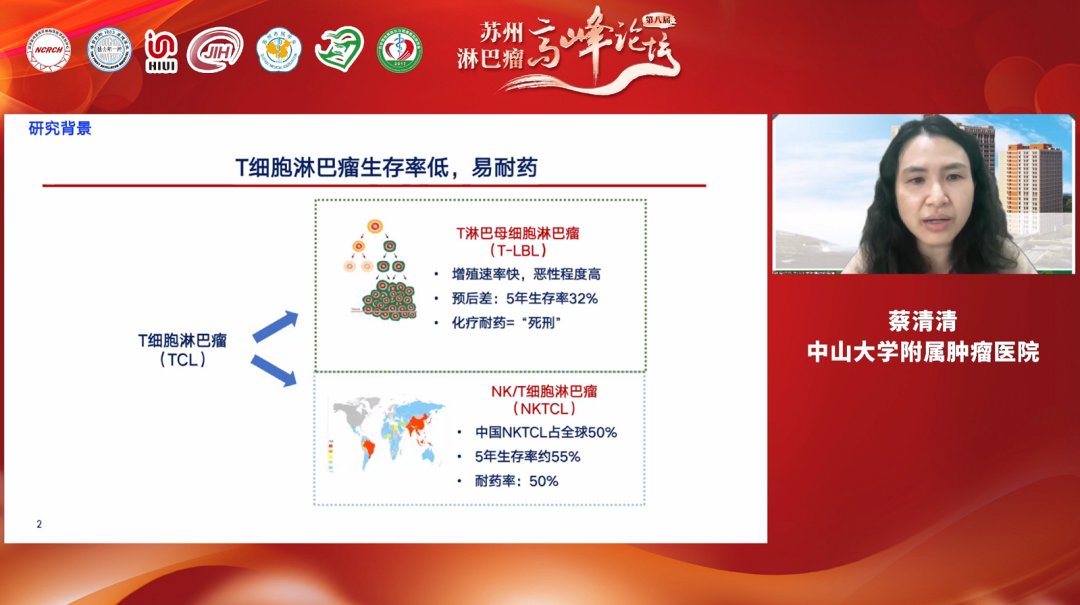
讲者: 中山大学肿瘤防治中心蔡清清教授
蔡清清教授指出当前对于T细胞淋巴瘤的精准治疗进展,重点在于创建了单核苷酸多态性(SNP)分子标签,指导早期NK/T细胞淋巴瘤分层治疗,提高了生存率,并且,发现了耐药新靶点,推动了BRD2抑制剂的临床转化。此外,分别针对早期NK/T淋巴瘤和晚期NK/T淋巴瘤,创建了P-GEMOX序贯化放疗和PD-1单抗+P-GEMOX的治疗方案,这些研究成果成功被美国国立癌症综合网络(NCCN)和中国临床肿瘤学(CSCO)指南引用,作为NK/T淋巴瘤患者的治疗选择策略。
蔡清清教授
中枢淋巴瘤诊疗进展
主持:南方医科大学南方医院冯茹教授、浙江大学医学院附属第一医院俞文娟教授
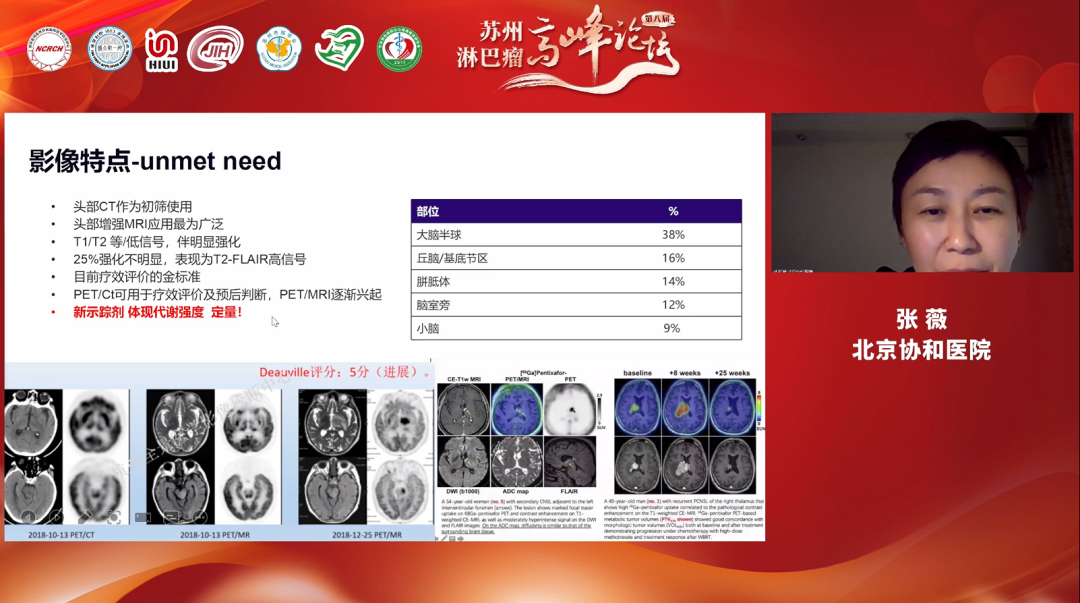
讲者:北京协和医院张薇教授
对于中枢淋巴瘤,当前的治疗进展主要体现在诱导治疗、维持治疗和挽救治疗三个方面。在诱导治疗方面,当前由于中国患者难以承受强化疗的诱导治疗方案,因此,一定要进行巩固治疗。虽然诱导治疗联合新靶向药初见成效,但是,当前缺乏Ⅲ期对照研究以证实疗效;在维持治疗方面,继来那度胺之后,BTK抑制剂的维持治疗亦可延长患者生存;在挽救治疗方面,传统的挽救治疗给患者带来的生存获益,随着新靶向联合、嵌合抗原受体T细胞疗法(CAR-T)的日趋成熟,有望突破挽救治疗瓶颈。
张薇教授
2021ASH前沿速递-霍奇金淋巴瘤和PD-1单抗治疗进展
主持:徐州医科大学附属医院李振宇教授、苏州大学附属第一医院仇惠英教授
讲者:复旦大学附属中山医院刘澎教授
美国血液学年会(ASH)是全球血液领域的学术盛会,在2021年的ASH大会上,针对霍奇金淋巴瘤和PD-1单抗的治疗进展方面,一线治疗进展主要包括帕博利珠单抗序贯AVD、帕博利珠单抗同步联合AVD、SGN35-027研究以及NIVINIHO研究;后线治疗进展主要是帕博利珠单抗+(异环磷酰胺+卡铂+依托泊苷)(ICE)治疗复发/难治(R/R)经典霍奇金淋巴瘤(cHL)以及纳武利尤单抗作为ASCT治疗后有复发或进展风险的cHL患者的维持治疗。总体而言,免疫检查点抑制剂正逐渐从cHL的后线治疗迈入前线治疗,相信这些进展将使得未来cHL的治疗格局发生改变。

刘澎教授
BTK抑制剂耐药后的治疗策略
主持:复旦大学附属肿瘤医院曹军宁教授、江南大学附属医院华海应教授
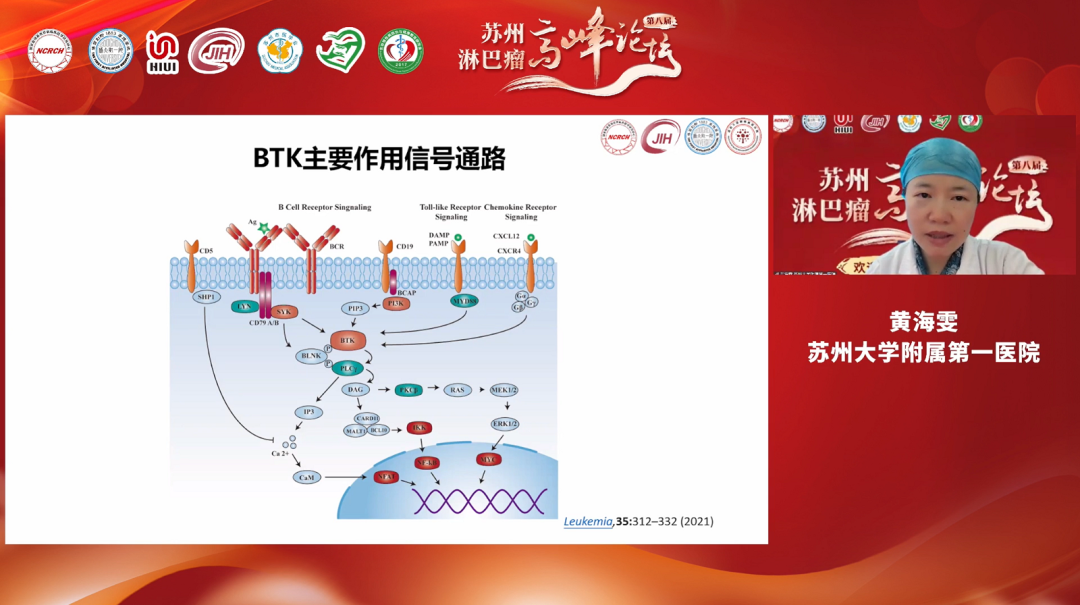
讲者:苏州大学附属第一医院黄海雯教授
BTK抑制剂可有效治疗慢性淋巴细胞白血病(CLL)、套细胞淋巴瘤(MCL)和华氏巨球蛋白血症(WM),然而,与其它小分子药物相似,BTK抑制剂亦会面临耐药的问题,其中,耐药机制主要包括:遗传学异常、替代通路激活、肿瘤微环境以及肿瘤干细胞。不同B细胞非霍奇金淋巴瘤(B-NHL)亚类的患者,使用BTK抑制剂耐药机制不同。新型BTK抑制剂、BCL-2抑制剂和CAR-T治疗是有效逆转耐药的治疗策略。未来,针对不同人群进行早期干预避免BTK抑制剂出现耐药,值得探索。
黄海雯教授
DLBCL的精准治疗
主持:淮安市第一人民医院于亮教授、苏州大学附属第一医院韩悦教授
讲者:上海交通大学医学院附属瑞金医院许彭鹏教授
弥漫大B细胞淋巴瘤(DLBCL)是一组高度异质性的侵袭性淋巴瘤类型,目前仍有40%的患者无法治愈。一系列针对R-CHOP方案的改良,均未改善此类患者的总体预后,提示DLBCL的管理需要更为精准的筛选治疗患者人群。
LymphGen分类为DLBCL的精准治疗提供了新的思路,未来可以根据DLBCL患者的分子标志物和遗传特征进行靶向治疗方案选择的相关临床研究,值得进一步探索。

许彭鹏教授
如何让自体造血干细胞移植更加精准(淋巴瘤篇)?
主持:安徽医科大学第一附属医院曾庆曙教授、苏州大学附属第一医院唐晓文教授
讲者:陆军军医大学新桥医院张曦教授
自体造血干细胞移植仍然是治疗血液肿瘤重要且有效的手段之一。由于安全性好、性价比高,在我国,有进一步推广自体造血干细胞移植的必要。在新药时代,自体造血干细胞移植技术更加精准和规范。自体造血干细胞移植可以和新药、细胞治疗技术有机结合,因此,呼吁开展多中心临床研究,探索提高疗效的新技术和方法。

张曦教授
异基因造血干细胞移植治疗T细胞淋巴瘤
主持:徐州医科大学血液病研究所徐开林教授、苏州大学附属第一医院陈苏宁教授
讲者:北京大学人民医院常英军教授
对于外周T细胞淋巴瘤(PTCL)目前无标准治疗,总体疗效难以令人满意。ASCT可用于一线巩固或完就治疗,但是,随着时间的推移,不断会出现复发。当前对于R/R PTCL的新型治疗药物有限,总体有效率低,挽救性异基因造血干细胞移植(Allo-HSCT)可使得部分R/R PTCL患者获得根治,但是,移植相关死亡(TRM)率高,且部分患者难以获得移植机会。对于PTCL患者,早期行allo-HSCT治疗,或许可以获得更佳的疾病控制,但是,需要严密控制TRM情况。未来的研究方向可能包括三个方面,其一,进行能够获益于Allo-HSCT治疗的T细胞淋巴瘤亚组患者的生物标志物挖掘;其二,通过CAR-T与移植相结合,以提高R/R T淋巴瘤疗效;其三,实现微小残留病(MRD)指导的T细胞淋巴瘤的个体化/分层治疗。

常英军教授
如何运用CAR-T联合治疗让临床获益
主持:苏州大学附属第一医院王荧教授、张家港市第一人民医院黄琨教授
讲者:华中科技大学附属协和医院梅恒教授
在对系列CAR-T联合治疗病例进行分享之后,梅恒教授指出,未来CAR-T细胞治疗的探索,主要包括六个方向,其一,发现新靶点,诸如EGFRv3特异性CAR-T细胞和BCMA特异性CAR-T细胞;其二,通过CAR-T联合,以降低肿瘤微环境的免疫抑制作用;其三,通过CAR-T联合,以实现增强治疗的持久性和治疗应答;其四,降低脱靶毒性;其五,探索新技术,例如:NK细胞受体的CAR-T细胞;其六,探索异基因“off-the-shelf”技术,例如:CRISPR/Cas9基因编辑CAR-T细胞。通过这些探索,相信未来定会给患者带来令人惊艳的治疗疗效提升。
梅恒教授
主持:苏州大学附属第一医院黄海雯教授、苏州大学附属第一医院付建红教授
讲者:上海交通大学医学院附属瑞金医院吴文教授
稳态动员和疾病特异性化疗动员是淋巴瘤患者常用的动员方案,疾病特异性化疗动员可避免额外的化疗周期带来的负担。粒细胞集落刺激因子(G-CSF)单药动员推荐用于动员失败风险低的淋巴瘤患者中,而G-CSF+普乐沙福是适用于所有淋巴瘤患者的稳态动员策略。动员失败高危因素影响动员疗效,多个国际移植中心经验显示G-CSF+普乐沙福可有效改善动员失败高危患者的动员结局,各中心应该根据患者的特征和临床实践制定不同的动员策略。

吴文教授
大会总结
在大会最后,苏州大学附属第一医院黄海雯教授进行了会议总结,她表示本次会议干货满满,让大家对于淋巴瘤精准治疗现状有了进一步的洞悉,亦对未来发展方向更为明确。未来,希望大家能够一如既往的保持对于淋巴瘤精准治疗的探索势头,以期给淋巴瘤患者带来更多治疗获益。

转载请注明出处。

 相关文章
相关文章



 精彩导读
精彩导读



 热门资讯
热门资讯 关注我们
关注我们


