最新数据表明,糖尿病已成为引起终末期肾病(ESRD)的主要原因,中国新发ESRD患者中以糖尿病为病因的占比逐年增加,2015年已达到53.7%。同时2015年糖尿病患者每年新发ESRD的患病人数相比2000年已增加近6倍,严重威胁糖尿病患者的生命健康。
中华医学会糖尿病学分会微血管并发症学组编写了《中国糖尿病肾脏病防治指南(2021年版)》,旨在传递最新研究进展,为DKD的临床规范化管理提供建议。医脉通荣幸邀请到应急总医院内分泌科李洪梅教授针对新版指南进行精彩解读。
专家介绍

李洪梅 教授
应急总医院大内科及内分泌科主任,主任医师、研究生导师;中华医学会糖尿病学会营养学组的委员,中华医学会北京内分泌分会委员,北京医师学会内分泌专科分会理事,北京内分泌代谢病学会副会长,北京代谢病学会慢病管理专委会主委,中国老年医学学会内分泌代谢分会常委,北京糖尿病防治协会副会长;参加多项并主持(分中心负责人)国家级、部级科研立项,荣获部级科研立项三等奖两项,在国内学术核心期刊发表学术论文数十篇。
医脉通:李教授您好,请问有关「DKD的诊断」,新版指南要点有哪些?
有关DKD的诊断,目前通常根据持续存在的白蛋白尿和/或eGFR水平下降、同时排除其他原因引起的CKD做出临床诊断。
指南指出,在明确糖尿病作为肾损害的病因并排除其他原因引起CKD的情况下,至少具备下列一项者可诊断为DKD:①排除干扰因素的情况下,在3~6个月内的3次检测中至少2次UACR≥30mg/g或尿白蛋白排泄率≥30mg/24h(≥20ug/min);②eGFR<60ml/min/1.73m^2持续3个月以上;③肾活检符合DKD的病理改变。
有关肾脏病理改变的分级,指南指出,DKD典型的肾小球病理改变包括肾小球基底膜增厚、系膜基质增宽及肾小球硬化。足细胞功能异常及凋亡在白蛋白尿的发生、发展中具有重要作用。推荐使用2010年美国肾脏病理协会制定的RPS分级,适用于1型糖尿病和T2DM患者,该分级根据肾脏组织光学显微镜、电子显微镜及免疫荧光染色的改变进行评分,将肾小球损伤分为4级。
有关DKD的临床分期,指南指出,在确诊DKD后应根据GFR及尿白蛋白水平进一步判断CKD分期,同时评估DKD进展风险及明确复查频率,建议DKD的诊断应包括病因、GFR分期和UACR分级。
医脉通:请问DKD患者的血糖推荐目标是?
指南推荐根据DKD患者特征制定个体化的降糖控制目标。早期强化降糖可延缓1型糖尿病和T2DM患者的尿白蛋白增加及肾功能下降。
制定DKD患者的血糖控制目标时,应根据年龄、糖尿病病程、预期寿命、合并症、并发症、低血糖风险等,制定个体化控制目标。对于年龄轻、病程短、预期寿命长,低血糖风险低、无合并症及并发症的患者血糖控制要严格,反之应宽松。
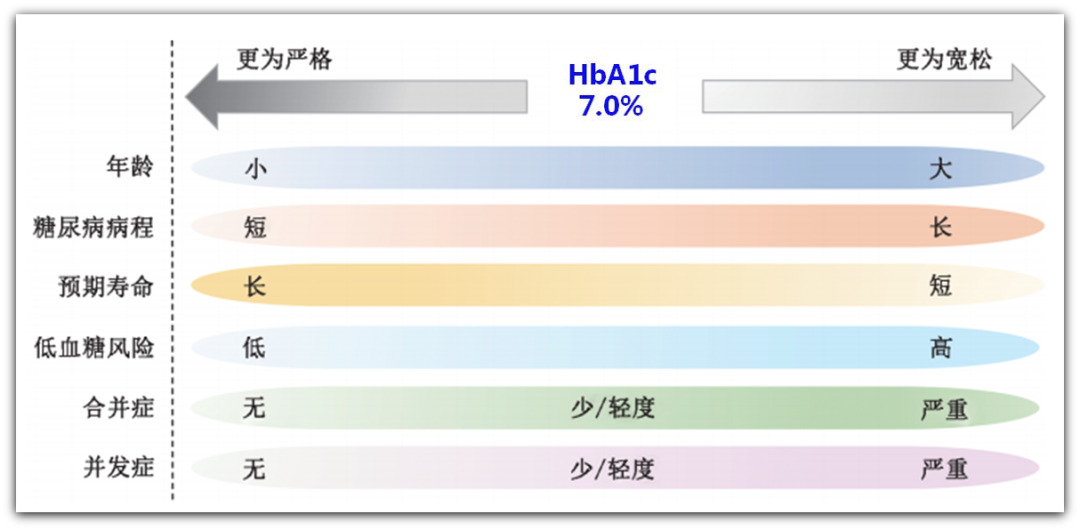
图1 DKD患者HbA1c的个体化控制目标
医脉通:针对DKD的降糖药物,临床应如何进行选择?
指南推荐优选具有肾脏获益证据的降糖药物。目前多项循证医学研究提示,钠-葡萄糖共转运体-2抑制剂(SGLT-2i)及胰高糖素样肽1受体激动剂(GLP-1RA)在糖尿病患者中具有很好的肾脏保护作用。T2DM合并DKD患者在选择降糖药物时,应优先考虑具有肾脏获益证据的药物,同时应充分考虑患者的心肾功能情况,并根据eGFR水平调整药物剂量。
表1 根据eGFR分期的降糖药物剂量调整一览表
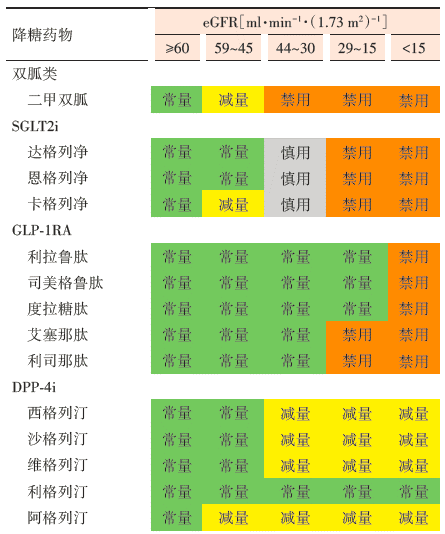
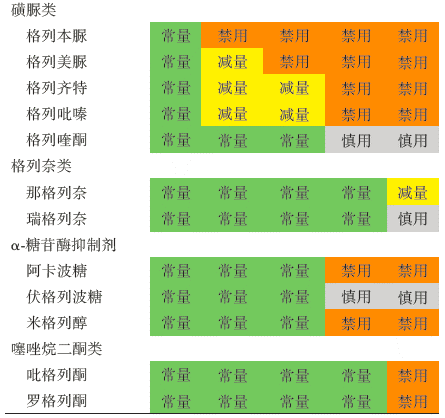
指南推荐SGLT2i用于DKD患者的早期一线联合治疗:确诊DKD的T2DM患者,若eGFR≥ 45ml/min/1.73m^2,无论血糖是否达标均推荐使用SGLT2i以延缓DKD。对于无法使用SGLT2i或使用后血糖仍不达标的T2DM患者,推荐使用具有延缓DKD进展证据的GLP-1RA。
在这里强调一下,eGFR<30ml/min/1.73m^2的T2DM患者禁止使用二甲双胍,可以在DKD的全程使用利格列汀,但禁止与GLP-1RA合用。DKD患者在选择降糖药的时候,尽量避免使用低血糖风险较高的药物,且应考虑并发症、体重、经济状况及患者偏好等因素。
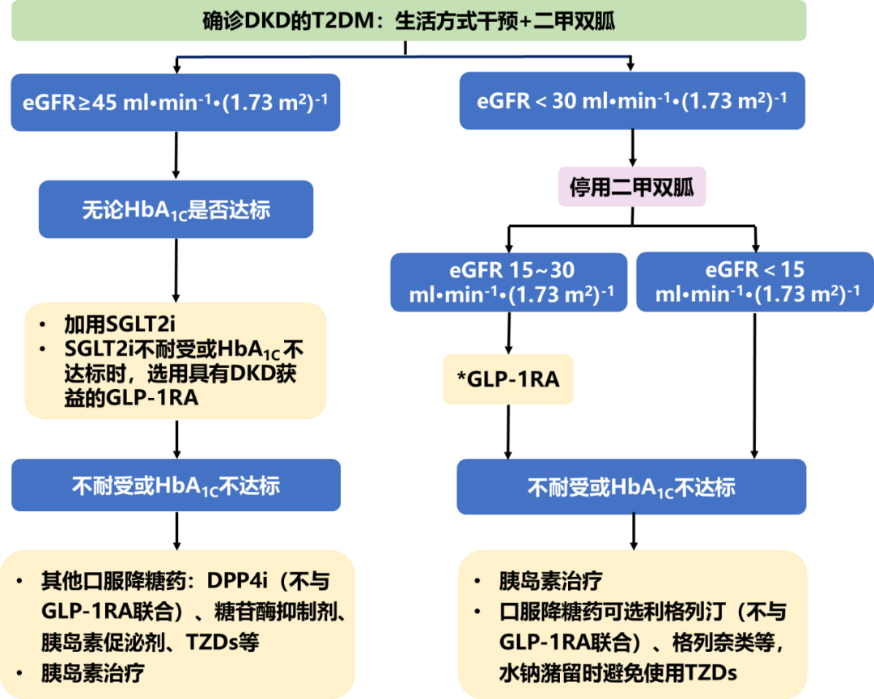
*具有肾脏获益证据的GLP-1 RA(如利拉鲁肽、司美格鲁肽、度拉糖肽)
图2 确诊DKD的T2DM患者降糖药物选择流程图
医脉通:有关DKD的监测和多学科协作诊疗,应如何进行?
有关DKD的监测,对于已确诊DKD的患者,应根据eGFR及尿白蛋白水平确定对血肌酐、eGFR、UACR、血电解质等的监测频率以评估疾病进展、指导治疗方案调整等。对于eGFR<60ml/min/1.73m^2的患者还应监测CKD并发症情况。
有关DKD多学科协作诊疗,DKD的诊疗常常需要内分泌代谢科与肾内科、心血管内科、神经内科、营养科、病理科等多个科室协作,并开展系统的DKD患者自我管理及健康教育。
DKD多学科治疗的主要内容包括:在强化血糖、血压和血脂管理及治疗肾病的基础上,降低心、脑血管疾病风险,防治糖尿病周围神经病变和视网膜病变;对于初诊的DKD患者,应首先进行糖尿病相关并发症的全面评估,并制订相应的个体化治疗策略。
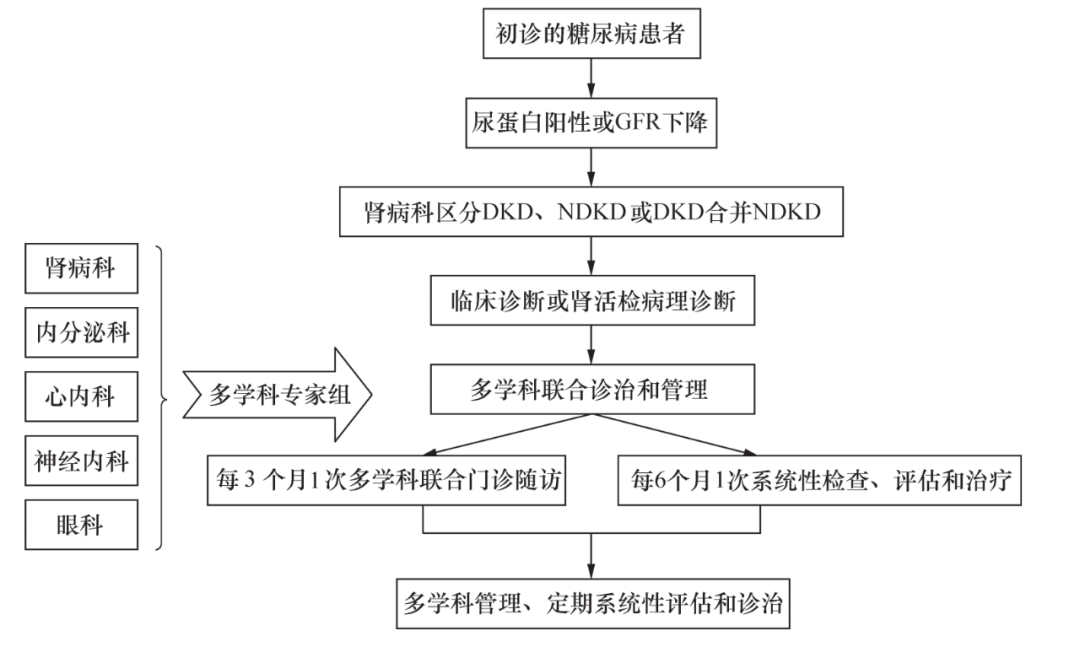
图3 DKD多学科诊治和管理流程与方案
总之,DKD的防治应强调早期筛查、早期诊断、早期治疗,一体化综合管理;患者在确诊T2DM时应进行UACR检测和eGFR评估,以早期发现DKD,以后每年应至少筛查1次。指南推荐DKD患者优选具有肾脏获益证据的降糖药物,无论血糖是否达标,一旦eGFR≥45ml/min/1.73m^2,均推荐使用肾脏获益证据明确的SGLT2i类药物,对于已确诊DKD的患者一定要采用多学科诊治及管理,多学科协作诊疗模式有助于控制病情、减少花费和延缓透析时间。
转载请注明出处。

 相关文章
相关文章



 精彩导读
精彩导读




 热门资讯
热门资讯 关注我们
关注我们


