
移植前芦可替尼桥接治疗可改善MF患者结局
HSCT前患者体质性症状和体能状态的改善可能会改善HSCT后的结果,提高植入率、减轻不良反应、降低死亡率[2]。而芦可替尼刚好能够改善MF患者的这些症状,并且能够减少HSCT前进行脾切除术的患者比率[2]。为此,很多研究者探索了HSCT前芦可替尼桥接治疗的结果。
1. 移植前芦可替尼桥接治疗移植率高
JAK ALLO(NCT01795677)这项多中心前瞻性II期试验分析了76名MF患者在移植前接受6个月芦可替尼治疗的结果[2]。初始时研究设计芦可替尼在开始预处理前15天内逐渐减停,之后修订为在美法仑处理前直接停药。其中64例患者找到合适供者[2]。
在有供者的64名患者中,31%的患者在移植前获得部分缓解,92%在芦可替尼治疗后可以移植[2]。所有接受HSCT的患者均在4个月时成功植入。提示移植前接受芦可替尼治疗提高可接受移植的患者比例,且移植成功率高[2]。
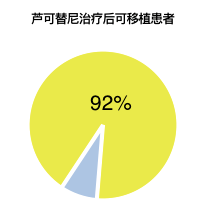
图1 芦可替尼治疗后可移植患者
2. 移植前芦可替尼桥接治疗改善MF患者生存
一项前瞻性II期研究评估了28例MF患者HSCT前芦可替尼治疗对移植结果的影响[3]。芦可替尼中位用药时间为7个月(范围2-36个月),HSCT前4天停药[3]。中位随访12.5个月,结果显示,整体的1年OS为93%(95% CI 73%-98%),2年OS为86%(95% CI 61%-96%),表明移植前芦可替尼治疗可获得良好的生存结果[3]。
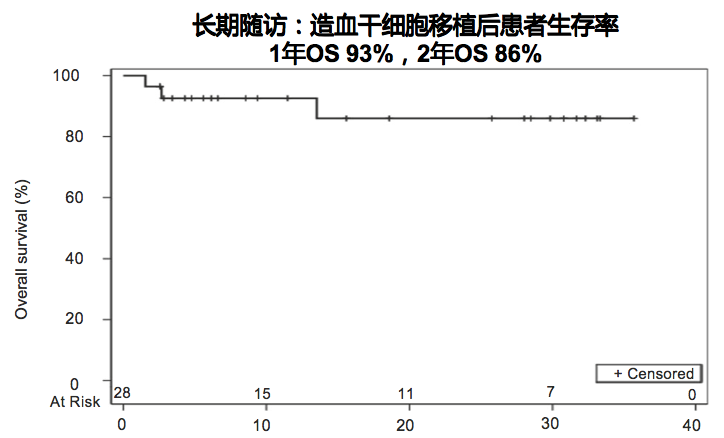
图2 移植后MF患者的OS曲线
另一项报告2009年-2018年间在单中心接受HSCT的37名MF患者结果的研究中,32例患者在移植前接受了芦可替尼,所有患者都进行了移植[4]。中位随访时间为40.2个月,3年OS和无复发生存率(RFS)分别为81.1%和78.4%[4]。只有2名患者在移植后复发/进展。2年非复发死亡率(NRM)为16.2%。结果表明MF患者移植前芦可替尼治疗可获得良好的移植结果[4]。
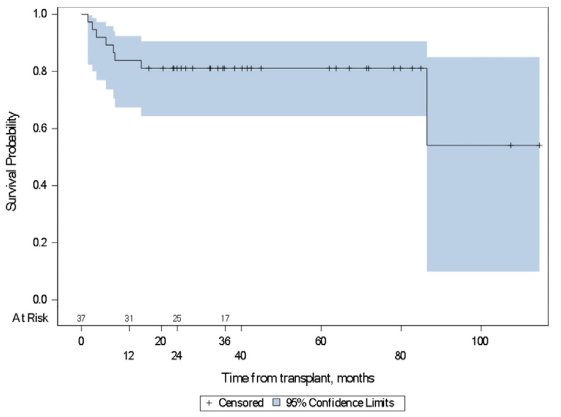
图3 移植后OS的Kaplan-Meier图
3. 芦可替尼桥接移植中临床缓解患者获益最佳
2021年欧洲血液与骨髓移植协会年会(EBMT 2021)上,EBMT-慢性恶性肿瘤工作组(CMWP)一项关于2012年-2016年间接受HSCT的551例MF患者的研究结果显示,在第45天时,总体白细胞植入率为92%,其中对芦可替尼有反应患者的植入率显著高于对芦可替尼无反应或失去反应的患者(94% vs 85%,p=0.05)[5]。多变量分析显示,与早期未接受芦可替尼治疗相比,早期芦可替尼治疗且在移植时有持续脾脏反应的患者的复发风险显著降低(p =0.04),2年无事件生存率显著提高(68.9% vs 53.7%,p =0.02)[5]。
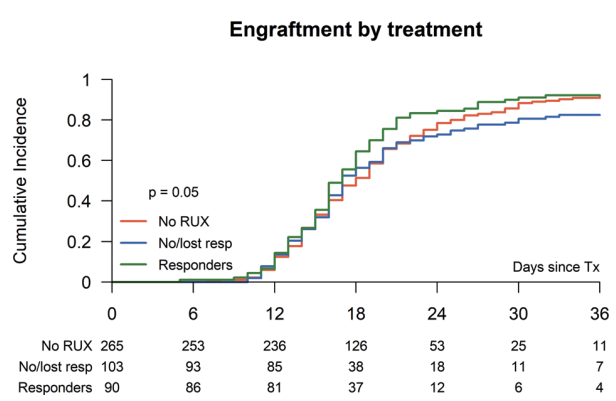
图4 不同早期治疗患者移植后的植入率
该研究结果与既往研究报道一致。在2009-2014年进行的一项回顾性多中心研究中,芦可替尼治疗获得临床缓解的患者HSCT后2年OS明显高于治疗无效或疾病进展的患者(91% vs 55% vs 32%,P=0.010)[6]。
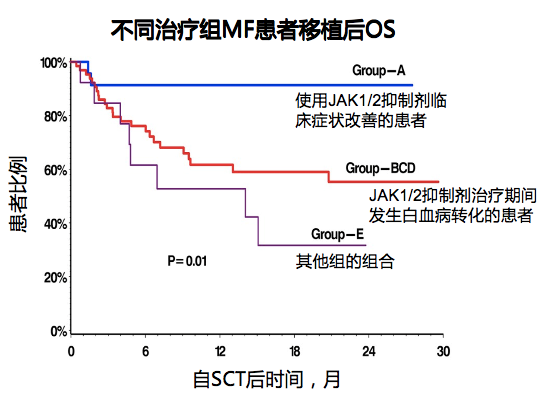
图5 不同治疗组MF患者移植后的OS
移植前芦可替尼桥接治疗的最佳持续时间以及停药方式
芦可替尼桥接移植可缩小脾脏、改善体质性症状,从而达到提高植入率、降低无复发死亡率、改善生存率的结果,在MF患者中展现出良好获益[3]。但接受芦可替尼治疗的患者行HSCT存在免疫抑制风险,可能会导致移植延迟和感染易感性增加[1,7]。芦可替尼桥接移植的持续使用时间以及减停方式如何把握?2020年一篇综述在详细回顾已发表文献数据的基础上,提出了移植前芦可替尼桥接治疗的具体管理建议。
1. 应使用逐渐减量的策略来停止芦可替尼治疗
有研究报道在HSCT预处理前14天到前1天逐渐减停芦可替尼,也有研究在芦可替尼预处理前6天逐渐减量,每2天减量5mg,并且在芦可替尼减量期间加入泼尼松[1]。文献报道的减量时间从4天到14天不等,存在突然停药的情况[1]。最后一剂芦可替尼与开始预处理方案之间间隔6天的患者,不良事件更常见[1]。
考虑到突然停用JAK抑制剂有细胞因子反弹风险,结合已报道的移植前芦可替尼剂量减停研究,应在预处理开始前逐渐减停芦可替尼。若担心出现严重戒断综合征,可在逐渐减量期间添加激素[1]。
2. 芦可替尼可持续使用直至预处理前一天
回顾接受芦可替尼治疗直至开始预处理前一天的MF患者,未发现HSCT植入有明显延迟,NRM、急性移植物抗宿主病(aGVHD)或慢性移植物抗宿主病(cGVHD)的发生率也没有显著增加,但有研究报道巨细胞病毒(CMV)再激活率提高[1]。提示芦可替尼可持续使用至预处理前一天,但需注意细胞因子反弹的风险[1]。
3. 芦可替尼持续使用直至植入耐受性良好
在一项前瞻性研究中,12名患者在预处理期间持续使用芦可替尼直至植入稳定,在第20天时芦可替尼减至每天5mg,在第28天停药[8]。植入的中位时间为12天。第100天II-IV级aGVHD的总发生率为8%。所有患者均存活1年。在5名患者(41%)中观察到CMV再激活。CMV再激活的开始时间早于历史未接受芦可替尼治疗的队列[8]。
在一项前瞻性单中心研究中,MF患者在移植前接受芦可替尼治疗,一直持续到造血干细胞移植后第30天,在第33天逐渐减量和停药[9]。所有患者均接受移植,中位时间为19天。1名患者发生CMV再激活[9]。
上述数据表明,MF患者芦可替尼治疗直至植入的耐受性良好,不会导致移植时间显著延迟,但使用期间必须密切监测巨细胞病毒再激活和血细胞减少[1]。
2021版中国临床肿瘤学会(CSCO)恶性血液病诊疗指南建议:高危和极高危原发性骨髓纤维化(PMF)患者,HSCT前后均可联合芦可替尼治疗,但是具体方式目前缺乏循证医学证据。HSCT时机的选择也缺乏循证医学证据,如果芦可替尼等药物获得理想疗效,那么,移植时机适当推迟至芦可替尼疗效开始丧失时再做可能是合适的[10]。2019年欧洲血液和骨髓移植学会(EBMT)造血干细胞移植和细胞疗法手册建议在HSCT前至少2个月使用芦可替尼,并在预处理前谨慎停药以避免反弹[11]。
移植后芦可替尼维持治疗安全且能改善移植结果
前述研究表明,芦可替尼桥接治疗能改善MF患者HSCT结果。那芦可替尼在HSCT后维持中的作用如何?
一项回顾性研究评估了MF患者HSCT前后芦可替尼桥接以及维持治疗的可行性和毒性[12]。患者分为3个队列,队列A中3名患者从未接受过芦可替尼,队列B中9名患者仅接受芦可替尼桥接治疗,队列C中4名患者同时接受了移植前桥接和移植后维持治疗。所有患者在诊断时都有全身症状和脾肿大。移植前芦可替尼治疗的中位持续时间为8个月,移植后芦可替尼维持治疗的中位持续时间为20个月[12]。
结果显示,与队列A和B相比,队列C患者脾脏缩小明显,纤维化程度改善,能够实现快速植入。在最后一次数据收集时,所有患者存活。队列A中2名患者疾病稳定,1名患者疾病进展。队列B中,2名患者达到完全缓解,2例患者获得部分缓解,5例疾病稳定。队列C中所有患者在中位时间为11.5个月时获得完全缓解。并且,队列C中aGVHD患者比例明显低于队列A或B(P=0.0365),且没有发生明显的副作用。
该研究表明,MF患者HSCT前后芦可替尼治疗的结果改善,并且HSCT后芦可替尼维持治疗安全且可耐受。
随着MF的治疗进入JAK抑制剂时代,JAK抑制剂和HSCT的选择以及桥接成为MF管理的关键。关于早期接受HSCT以及JAK抑制剂的研究结果提示,早期HSCT治疗没有明显获益,对JAK抑制剂如芦可替尼有反应的患者可延迟移植[10,13]。芦可替尼桥接治疗可持续直至植入时。如考虑HSCT预处理前停用芦可替尼,应逐步减停。另外,移植后芦可替尼维持治疗也能改善MF患者结局。本期内容就到这里,希望能给MF患者的管理提供一定的参考。
转载请注明出处。

 相关文章
相关文章



 精彩导读
精彩导读




 热门资讯
热门资讯 关注我们
关注我们


